↧
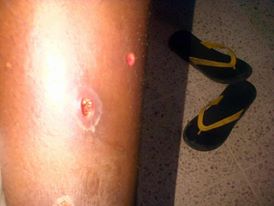
ERITEMA FIJO POR ALLOPURINOL
↧
LEISHMANIASIS CUTÁNEA. A PROPÓSITO DE DOS CASOS
CASO N° 1:
Paciente te indigena de 33 años sin antecedentes de importancia.
Cuadro clínico de 2 meses de evolución el cual inicia con lesión tipo papulonodular y posteriormente se úlcera. Crecimiento en el tiempo de 2 meses. Múltiples tratamientos tópicos y antimicoticos orales. Consulta el dia de hoy con reporte de paraclinicos. Se anexas imágenes.
Vive en área tropical en Colombia
El resultado del estudio de la lesión confirmó leishmaniasis
Gentileza Dr. Diego Laverde
CASO N° 2:
Dr Buenas tardes, le comparto el siguiente caso, soy Médico rural de Ecuador. Estoy en la Provincia de Esmeraldas zona costera, a mí consulta un adolescente de 14 años por presentar trauma en rodilla izquierda de 3 días de evolución. Mientras realizaba el examen físico me encuentro con las siguientes lesiones ulcerosas en pierna izquierda.
Donde vivo no hay leishmania pero el paciente había viajado hace 1 mes a una zona Bananera de la provincia del Guayas donde si hay Leishmania
Las úlceras tienen más o menos 15 días de evolución.
Y a la microcopia lo siguiente que confirmó leishmaniasis
Actualmente el paciente está en tratamiento.
Gentileza
Dr. Eulises Estupiñan Gomez
↧
↧
IMPÉTIGO
Paciente 15 años hombre presenta prurito intenso y posteriormente estas lesiones
A la semana después de tratamiento tópicocon mupirocina y dicloxacilina por vía oral 500 mg/6 horas
El impétigo es la infección bacteriana más común en los niños. Esta infección aguda y muy contagiosa de las capas superficiales de la epidermis es causada principalmente por Streptococcus pyogenes o Staphylococcus aureus . Infecciones secundarias de la piel de lesiones en la piel (por ejemplo, cortes, abrasiones, picaduras de insectos, varicela) también pueden ocurrir. También se han reportado que el S aureus resistente a la meticilina (SARM) y cepas de S aureus resistentes a la gentamicina pueden causar impétigo. el impétigo se clasifica como no-bulloso (impétigo contagioso) (aproximadamente el 70% de los casos) o bulloso (ampolloso)
SIGNOS Y SÍNTOMAS
Los niños con impétigo no bulloso comúnmente tienen múltiples lesiones en su cara de coalescencia (perioral, perinasal) y las extremidades o en áreas con una ruptura en la barrera de defensa natural de la piel. Las lesiones iniciales son pequeñas vesículas o pústulas.
DIAGNÓSTICO
El diagnóstico de impétigo generalmente se hace sobre la base de la historia y examen físico. Sin embargo, el cultivo bacteriano y la sensibilidad pueden utilizarse para confirmar el diagnóstico y se recomiendan en los siguientes escenarios:
- Cuando se sospecha estafilococo aureus meticilino resistente
- En presencia de un brote impétigo
- En presencia de glomerulonefritis postestreptocócica (GNPE); en tales casos, el análisis de orina también es necesario
La biopsia puede ser apropiado en los casos dudosos o refractarios de impétigo.
TRATAMIENTO
Tratamiento del impétigo normalmente implica cuidado de la herida local en conjunción con ya sea un antibiótico tópico o una combinación de agentes sistémicos y tópicos. En general, la selección de antibióticos tiene cobertura tanto contra S. aureus y S. pyogenes . En las zonas con una alta prevalencia de SAMR adquirido en la comunidad con cepas sensibles, los niños mayores de 8 años pueden tomar clindamicina o doxiciclina en los casos. Trimetoprim-sulfametoxazol se puede utilizar en situaciones en las que no es probable estreptococos del grupo A.
FUENTE UPTODATE 2016
Gentileza: Dr. Luis Enrique Tamayo
↧
NÓDULOS DE LISCH EN NEUROFIBROMATOSIS TIPO 1.
Mujer de 50 años con nódulos de Lisch en el contexto de neurofibromatosis tipo 1 o enfermedad de von Recklinghausen.
 |
| Nódulos de Lisch en iris |
 |
| Manchas café con leche en amplia distribución |
NÓDULOS DE LISCH
Los nódulos de Lisch están formados por pequeños tumores benignos de 1-2 mm de diámetro que se llaman hamartomas melanocíticos y se localizan en el iris. Pueden distinguirse a simple vista o con ayuda de una lente de aumento, tomando el aspecto de una mancha de color marrón.
Generalmente aparecen a la edad de 6 años y aumentan progresivamente en número, a los 10 años están presentes en el 70% de los pacientes de neurofibromatosis tipo 1. En general no provocan trastornos de la visión. Deben su nombre al oftalmólogo austriaco Karl Lisch (1907–1999), que fue el primero en describirlos en el año 1937.1 2
La importancia de los nódulos de Lisch radica en que raramente aparecen en individuos normales, la presencia de 2 o más de ellos en el iris, observado con una lámpara de hendidura, constituye uno de los criterios diagnósticos de la neurofibromatosis tipo 1
 |
| Ultrabiomicroscopía |
La ultrabiomicroscopia de nódulos de Lisch los muestra como imágenes elevadas lisas sobre el iris ya que de hecho son tumores hamartomatosos.
El diagnóstico diferencial de los nódulos de Lisch incluye mamilaciones del iris, nevus múltiples de iris, melanoma de iris, síndrome de Cogan-Reese, iritis granulomatosa, quistes de iris, retinoblastoma, manchas de Brushfield y otras malformaciones
Gentileza Dr. Carol Demera.
Portoviejo. Provincia de Manabí, Ecuador
↧
SARCOMA DE KAPOSI ASOCIADO A SIDA. IMÁGENES
↧
↧
ATENEO HOSPITALPINTOS 22/06/2016. CISTOADENOMA MUCOSO OVÁRICO GIGANTE MULTILOCULAR
 |
| Hospital "Dr. Ángel Pintos" de Azul |
Paciente femenina de 57 años sexo femenino
MOTIVO DE INTERNACIÓN: ingresa al servicio de clínica médica derivada de un hospital regional por ascitis a tensión de 6 meses de evolución para realizar estudios complementarios.
ANTECEDENTES PERSONALES:
Sin controles previos de salud. Residencia rural. Talla baja menor de 1,40 metros
Sin hábitos tóxicos, patológicos ni quirúrgicos.
ANTECEDENTES DE ENFERMEDAD ACTUAL:
Paciente de 57 años que consulta a un hospital regional por dolor lumbar de 6 meses de evolución que atribuía a un origen óseo. Refiere además distensión abdominal progresiva. El cuadro abdominal comenzó a instalarse lentamente hace 6 meses asociado a un síndrome de repercusión general.
En el examen la paciente como muestra la imagen, presenta además de la distensión importante con matidez absoluta a la percusión, circulación colateral de tipo cava cava ascendente que se extiende hasta la región antero-superior del tórax. No existe ingurgitación yugular a 45°. Se aprecia en abdomen lesiones de rascado como consecuencia de una presunta escabiosis.
Como se puede observar el resultado de la paracentesis arrojó como resultado un líquido exudativo denso de aspecto serohemático.
EXAMEN FÍSICO
TA:120/70 mmHg FC: 76/min Sat O2: 97% Afebril
Abdomen globuloso, tenso, indoloro a la palpación; matidez universal a la percusión y con circulación venosa colateral ascendente.
LABORATORIO 20/05/2016: GB: 5400, Hb 11,3 Hto: 35. Glucemia 82, urea 39, creatinina 0,9. Plaquetas 226.000.Tiempo de protrombina 15 seg KPTT 44 seg. TGO 23. TGP 7
FAL 223. BT 0,41. BD0,08. BI 0,33. Proteínas totales: 7,20 PCR 24
TAC: Ascitis severa, Vesícula Biliar hidrópica, senos costo-diafragmáticos libres, resto S/P.
Se realiza punción periumbilical y evacuación donde se extrae 17 litros aprox. de líquido seroso que se envía a anatomía patológica.
CIRUGÍA
 |
| Imagen del abdomen en el preoperatorio |
Abierto peritoneo se constata formación anexial izquierda de 40x30 cm, tabicada, de coloración blanco-rosada de superficie lisa y anexo derecho s/p.
Se realiza anexectomia bilateral; que se envía a anatomía patológica.
 |
| Características del líquido extraído de la formación quística |
 |
| Aspecto macroscópico de la pieza quirúrgica extraída |
ANATOMÍA PATOLÓGICA:
Cistoadenoma mucoso ovárico multilocular.
Extendidos por centrifugación muestran material hemático exclusivamente.
CISTOADENOMA MUCOSO OVÁRICO
GENERALIDADES
Son tumores que reproducen el epitelio cilíndrico simple mucíparo del endocérvix.
CARACTERÍSTICAS:
Tumor quístico multilocular, superficie externa lisa y abollonada Al corte: varias cavidades separadas por finos tabiques, contenido mucinoso filante y superficie interior lisa
CLÍNICA
Son de evolución lenta y silenciosa, de gran volumen, y suelen causar síntomas compresivos.
Los que se hacen sintomáticos lo hacen a través de sus complicaciones: torsión, rotura e infección. Puede presentarse como Abdomen agudo. Pueden llegar a ser muy voluminosos.
SÍNTOMAS LOCALES
Plenitud abdominal: sensación de peso que e desplaza con los movimientos. Distensión abdominal. Dolor: hipogástrico, sacro o en fosas ilíacas.
Síntomas compresivos: Polaquiuria, disuria, oliguria, RAO, constipación, tenesmo, edema MI.
Trastornos menstruales: raro.
Ascitis: por trasudación del tumor o irritación peritoneal, hidrotórax.
SÍNTOMAS GENERALES
Caquexia ovárica: tumores mucoides librados a su curso natural por trastornos digestivos que altera la nutrición y grandes cantidades de albúmina que pierden.
Alteraciones respiratorias, cardiacas y renales por compresión. Hiperestrogenismo.
DIAGNÓSTICO
Examen abdominal y ginecológico.
Tumor pelviano o abdomino-pelviano:
Tumor uterino o parauterino.
Parauterino: blastoma ovárico o de otro órgano.
Estimar clínicamente su benignidad o malignidad.
Naturaleza: anatomía patológica.
ESTUDIOS COMPLEMENTARIOS
RX abdominal:
Signo de Wilms: (piezas sólidas en teratomas).
Signo de Oquist-Laurell: mayor transparencia intratumoral por elevado contenido graso que facilita la penetración de los rayos X.
Signo de Eideken: visualización del contorno tumoral.
ECOGRAFÍA:
Junto con CA 125 ayudan a determinar su benignidad o malignidad.
Sensibilidad mayor a 95% y especificidad 85% en la detección del cáncer de ovario.
Identifica o confirma la presencia de masas anexiales.
Evita intervenciones innecesarias o precipitadas.
Es la prueba de elección para la caracterización de una masa anexial.
Premenopáusicas: realizarse en los días 1 a 8 del ciclo para excluir los fenómenos de angiogénesis fisiológica (ovulación).
Signos Ecográficos De Riesgo De Malignidad:
- Ecogenicidad heterogénea (con áreas sólidas y quísticas).
- Vegetaciones intraquísticas, septos o ecos internos.
- Límites de la masa irregulares, mal definidos.
- Paredes engrosadas.
- Multilocularidad.
- Volumen tumoral mayor de 10 cm.
- Bilateralidad.
- Ascitis.
- Masa multilocular sólida o sólido-quística bilateral puede corresponder a un tumor secundario o metastático.
LAPAROSCOPÍA:
DIAGNÓSTICA Y TERAPÉUTICA.
Mujeres jóvenes, formación quística unilocular, paredes lisas y más 10 cm con CA 125 negativo.
Punción abdominal: Estudio citológico. 50% neoplasias ováricas es negativo.
TAC:
No mejora la sensibilidad ni la especificidad de la eco transvaginal.
De elección en el estadiaje inicial del Ca. de ovario.
No está indicado en el screening del Ca. de ovario porque: No detecta lesiones pequeñas, Escasa capacidad para discriminar tejidos blandos,
Alto coste y Necesita la administración de ctte EV.
Mayor sensibilidad que la ecografía para detectar lesiones y realizar el diagnóstico diferencial entre lesiones benignas y malignas. Mejor identificación del origen anexial de la masa pélvica.
De segunda elección cuando la ecografía es dudosa.
Alta precisión en el diagnóstico de endometriomas, teratomas quísticos maduros, fibromas o leiomiomas.
DIAGNÓSTICO DIFERENCIAL
TRATAMIENTO
EXPECTANTE: Seguimiento clínico-ecográfico-bioquímico.
Premenopáusica: ecografía sin síntomas de alerta, menos de 8cm y CA 125 menos de 200.
Posmenopáusicas: imagen quística simple, menos de 5 cm y CA 125 menos de 34
QUIRÚRGICO:
No cumplen con criterios expectantes o alta sospecha de enf. Oncológica o mayor tamaño que se puede complicar.
Premenopáusica: ecografía sospechosa o CA 125 más de 200 o más de 8 cm o imagen persistente.
Posmenopáusica: ecografía con signos de sospecha o más de 5 cm o CA 125 más de 35. Biopsia por congelación a todos.
.
Presentó la Dra. Felisa Bocelo
Residente de Ginecología y Obstetricia
Hospital Materno Infantil Argentina Diego de Azul
↧
SÍNDROME DE LA ORINA COLOR PÚRPURA
El Dr. Ledimiro Maestre Lacera envía esta imagen y el siguiente texto:
Quiero compartir esta imagen con Ud para el aprendizaje de todos los miembros del grupo y escuchar comentarios de los demás un placer y agradecido
Es una pciente hospitalizada por ecv tenía sonda vesical y despertó a la mañana con la orina de ese color. Ya he tenido dos casos así este año Este es el segundo del año
Urocultivo positivo para E coli
SÍNDROME DE LA ORINA COLOR PÚRPURA
Raramente, el cambio de color de la orina, de las bolsas colectoras, y de las tubuladuras (síndrome de la bolsa color púrpura), (purple urine bag syndrome [PUBS]), puede ocurrir debido a subproductos de ciertas bacterias que pueden estar presentes en el sistema. Los factores de riesgo para este síndrome tan particular incluyen bacteriuria, constipación, y sexo femenino. Es un cuadro benigno y no se ha demostrado otra implicancia que la posibilidad de una infección urinaria [5] Ambos de nuestros pacientes eran mujeres, malestar, deshidratado, estreñimiento , tenía infecciones del tracto urinario y había sido sondaje.
Las bacterias Gram-negativas productoras de sulfatasa y la fosfatasa son importantes en la patogénesis. No todas las bacterias de la misma especie pueden causar este síndrome debido a la falta de estas enzimas. Esto puede explicar la rareza de este fenómeno a pesar de la frecuente aparición de infecciones del tracto urinario en la práctica clínica. La presencia de estreñimiento promueve el sobrecrecimiento bacteriano y una alta carga de bacterias es un factor importante. Los organismos más comúnmente involucrados son especies de Providencia , Klebsiella pneumoniae , E. coli , Proteus, Morganella, Pseudomonas y Enterobacter. En ocasiones es difícil determinar cuales son los organismos responsables, ya que aislamientos múltiples no son raros. Sin embargo, ciertos organismos consistentemente se han aislado como el único organismo presente, y sin duda han demostrado estar asociados con este síndrome. La presencia de múltiples organismos se ha demostrado aumenta la actividad de estas enzimas responsables de la formación de pigmento.
La coloración púrpura en la bolsa urinaria y la coloración azulada del catéter y las tubuladuras se deben a la presencia de índigo (azul) y indirrubina (rojo) en la orina. También se forman otros pigmentos, pero no causan coloración. La formación de estos pigmentos se relaciona con el metabolismo del triptófano en el intestino. Triptófano suero bajo se ha encontrado que producen el síndrome como resultado de secuestro en el intestino delmismo. Una dieta rica en triptófano puede aumentar el riesgo de desarrollar este síndrome en pacientes susceptibles. Esto puede explicar la alta incidencia en algunas series donde la dieta de los pacientes puede ser alta en triptófano.
Gentileza: Dr. Ledimiro Maestre Lacera
Residente de segundo año en Residente de Medicina Interna
Hospital Ruiz y Páez.
Ciudad Bolivar.
Venezuela
↧
NEVUS UNIUS LATERIS. NEVUS EPIDÉRMICO GIGANTE EN HEMICUERPO.
Paciente masculino de 6 años con nevus epidérmico gigante congénito en hemicuerpo (nevus unius laterus).
El nombre de nevus unius lateris hace referencia a la localización; afecta parte o todo un hemicuerpo, sin sobrepasar la línea media.

Gentileza
Dr. Sergio Ribé
Médico Especialista en Clínica Médica
Dolores
Argentina
↧
VARÓN DE 48 AÑOS CON FRACTURA PATOLÓGICA DE ESTERNÓN COMO FORMA DE COMIENZO DE MIELOMA MÚLTIPLE
 |
| Hospital "Dr Ángel Pintos" de Azul |
Paciente de 48 años que en pleno estado de salud presentó después de terebrante en la región realizar un esfuerzo un dolor medioesternal de severa intensidad y de acmé inicial . El paciente describe el dolor como terebrante y que empeoraba a la compresión suave de la región esternal.
Es visto en el servicio de emergencia quien solicita estudios complementarios y es medicado con goteo de opiáceos.
En el examen físico el paciente presentaba dolor intensísimo a la palpación profunda de dicha región. El resto del examen era negativo.
Se solicitaron Rx de la zona así como un estudio radiológico de tórax. En dichas imágenes llamó la atención el aspecto anormal de la arquitectura ósea global. Por lo tanto se solicitaron Rx de cráneo etc. Posteriormente se solicitaron estudios con TC de tórax.
Se le solicitaron Rx antiguas al paciente y trajo imágenes de columna que se habían obtenido un año atrás como consecuencia de lumbalgia.
 |
| RX de un año antes que mostraban osteopenia y disminución de altura de varias vértebras lumbares |
 |
| Colapso anterior de D12 un año antes |
IMÁGENES ACTUALES
 |
| Lesiones osteolíticas en cráneo |
 |
| Lesiones osteolíticas en esternón |
 |
| Lesiones osteolíticas esternales y vertebrales |
 |
| Corte sagital de columna.Múltiples imágenes osteolíticas en todos los niveles |
 |
| Detalle |
 |
| Corte sagital de estrenón |
 |
| Panorámica de pelvis |
 |
| Detalle desde la salida torácica superior,imágenes osteolíticas claviculares y costales |
 |
| Detalle de esternón,profunda afectación de la enfermedad con imágenes osteolíticas universales |
 |
| Neumonía lobar basal derecha, complicación que presentó durante la internación. Se rescató neumococo de los hemocultivos |
 |
| PAMO:INFILTRACIÓN DE MÉDULAÓSEA POR CÉLULAS PLASMÁTICAS DIFERENCIADAS EN UN PORCENTAJE DE 30% |
↧
↧
GOTA TOFÁCEA CRÓNICA
Al paciente le fue diagnosticada Artritis gotosa a los 28 años de edad, que duró muchos años sin tratamiento, y lo condujo a la amputación de varios dedos de manos y pies y al deterioro articular que se puede evidenciar en las imágenes. Se ven los múltiples tofos de tamaño variable, de predominio en las extremidades. Actualmente en manejo con Alopurinol. Acude a consulta de Cirugía general para evaluar la posibilidad de resección de tofo de gran tamaño en glúteo derecho, que afecta calidad de vida
Gentileza:
Dr. Daniel Alejandro Hincapié
Estudiante del sexto semestre
Bogotá
Colombia
↧
ATENEO HOSPITAL PINTOS 17/08/2016. URÉTER RETROCAVO
 |
| Hosspital "Dr Ángel Pintos" de Azul. |
CASO CLINICO
Paciente de 43 años, sexo masculino.
MOTIVO DE CONSULTA: Concurre por dolor lumbar, flanco y fosa iliaca derecha de tipo cólico de
moderada intensidad, náuseas sin vómitos de tres días de evolución.
No presenta fiebre, malestar general ni trauma.
ANTECEDENTES:
HTA: Enalapril 10 mg/dia.
EXAMEN FÍSICO:
Dolor a la palpación profunda en flanco derecho, sin dolor a la descompresión.
Puño percusión derecha positiva.
Puntos ureterales positivos del lado derecho.
Resto del examen físico normal.
ESTUDIOS COMPLEMENTARIOS:
Laboratorio: Hto 43% Leucocitos: 11.200 Glucemia 82 U 35 Creatinina 1,30 mg/dl Hepatograma normal
Sedimento urinario: Abundantes leucocitos, escasos piocitos, escasos hematíes.
Urocultivo: E. coli sensible a ciprofloxacina
Se solicita ecografía renovesical
Ecografía renal: Uronefrosis derecha, no se visualiza imágenes litiásicas
Se solicita urograma excretor
Urograma excretor: Dilatación pielocalicial y dilatación del uréter superior derecho
con desviación medial del mismo a nivel de L3
Se solicita pielografía ascendente
DIAGNÓSTICOS DIFERENCIALES:
- Tumor renal
- Tumor retroperitoneal
- Ureter retrocavo
Se solicitó TAC
TAC: Ureter retrocavo
Centellograma renal: RD 45% RI 55%
RRG: Fase excretora acumulativa con respuesta parcial a la furosemida
Tratamiento quirúrgico, se realizó liberación del uréter y posterior anastomosis término terminal de ambos cabos dejándose colocado catéter ureteral doble «J» con buena evolución.
URÉTER RETROCAVO
El uréter retrocava es una anomalía primaria del sistema vascular, descripta en el cadáver por Hochstetter en 1893. En 1934 Kimborough lo trata quirúrgicamente. H. C. Harrill íuc en 1940 el primero en realizar su diagnóstico preoperatorio y tratamiento, siendo A. Bernardi el primero en practicarlo en nuestro país en 1951. Al presente se publicaron en la literatura mundial 90 casos, la mitad de ellos en el último quinquenio; encontrándose más afectado el sexo masculino, lo cual es poco compatible con el hecho de tratarse de una anomalía vascular.
Presentó:
Dr.Pablo Pisa
Especialista en Urología
Jefe de Servicio de Urología
Hospital Municipal de Azul “Dr Ángel Pintos”
↧
ERISIPELA FACIAL
Paciente femenina de 40 años que se presentó a la consulta después de 10 días de evolucion. Inició con eritema y edema en pabellón auricular que luego se trasladó a zona centro facial... Estas placas eritematoedematosas eran dolorosas y si observan bien tiene aspecto de piel de naranja.
El laboratorio mostraba Glóbulos blancos 12000 blancos 80% neutrófilos, eritro 30 mm/hora creatinina 1,4 mg/dl con clearence de creatinina de 40. FAN negativos. Complemento normal. No había presentado fiebre ni síntomas sistemicos. Tres horas después de la consulta presentó fiebre de 39 °C y escalofríos por un exantema máculo papular facial de aspecto eritema en “alas de mariposa”.
Llamaba la atención el puente nasal engrosado y la infiltración cutánea con dilatación folicular con el clásico piel de naranja.
Se trató como erisipela y la evolución fue buena.
Presentó:
Dr. Agustín Estofan.
Especialista en Dermatología
Ex -Residente de Dermatología
Hospital Italiano de Buenos Aires.
↧
LENGUA VELLOSA NEGRA
Paciente neutropénico y plaquetopénico posquimioterapia.
Lengua vellosa negra ! En este contexto se interpretó por antibióticos y antimicóticos de larga data q el paciente tomaba por profilaxis y mala higiene bucodental ( se suele indicar a estos pacientes q no se cepillen los dientes para evitar remover bacterias y para evitar sangrados traumáticos )
LENGUA VELLOSA NEGRA
Es una condición benigna, temporaria que típicamente resulta de sobrecrecimiento bacteriano y a veces hongos en la boca. Algunos de estos microorganismos producen porfirinas que pueden dar la apariencia negra. Este cuadro se asocia a mala higiene oral, uso de antibióticos por tiempo prolongado, medicaciones , sobre todo los que contienen Bismuto. También el hábito de fumar, o tomar cantidades excesivas de café, mate o té.
El defecto básico del componente velloso(“lengua peluda”), con la cual se asocia la lengua negra frecuentemente , es una es una hipertrofia de las papilas filiformes en la superficie dorsal de la lengua debido a la pérdida del estímulo mecánico y falta de descamación. Esta condición ocurre en individuos con pobre higiene oral (no uso de cepillo de dientes, comer una dieta blanda, sin fibra dietética).
El cultivo de la superficie dorsal de la lengua se debe realizar cuando se sospecha superposición con Cándida, u otra infección. Es importante diferenciar de la leucoplasia vellosa oral si el paciente es HIV positivo ya que ésta última entidad puede ser ocasionada por el virus de Epstein Barr.
El tratamiento es sencillo y consiste en el cepillado regular 2 o mas veces por día, buches con peroxido de hidrógeno diluído (1 parte en 5 partes de agua), o aplicar esta solución con cepillo de dientes. Antibióticos y antimicóticos si correspondiera
↧
↧
IMÁGENES VARIAS
El Dr. Aurelio Fernando Pizarro Astudillo que es médico en Naranjal, Guayas, Ecuador envía interesantes de su pasantía de un año en zona rural de Ecuador.
Este caso corresponde a una Leishmaniasis en una niña de 5 años.
Larva cutánea migran en niña de 2 años y 6 meses.
Neurofibromatosis tipo 2 o Enfermedad de von Recklinghaussen
Presentó
Dr. Aurelio Fernando Pizarro Astudillo
Médico en Unidad Anidada Hospital Basico de Naranjal
Graduado en Medicina en Universidad Tecnica de Machala
Ecuador.
↧
TENOSINOVITIS ESTENOSANTE DEL TENDÓN FLEXOR (DEDO EN RESORTE)
Paciente femenina de 50 años de edad, sin app de importancia que acude por dolor en dedo medio, refiere ser tejedora desde hace más de 30 años.
TENOSINOVITIS ESTENOSANTE ( DEDO EN RESORTE, DEDO EN GATILLO, TRIGGER FINGER).
El dedo en gatillo es causada por una disparidad entre el tamaño de los tendones flexores y el sistema de poleas del retináculo circundante, en la primera anular (A1) de la polea (figura 1) que recubre la articulación metacarpofalángica (MCP) . Los atrapamientos del tendón flexor cuando intenta deslizarse a través de una vaina relativamente estenótica, que resulta en una incapacidad para o dificultad tanto para la flexión como para la extensión el dedo.
Figura 1. Sistema de poleas del dedo.
La porción retinacular de la vaina del tendón consiste en un tejido cruciform, anular y transverso, que facilita el suave desplazamiento del tendón y laformación de una polea que hace más efectiva la flexión del dedo sin desplazamiento de los tendones. El sistema de poleas retinaculares está comprendido en la aponeurosis palmar. Aponeurosis palmar: (PA)
Cinco poleas anulares: (A)
Tres poleas cruciformes: (C).
Los pacientes se quejan inicialmente de un chasquido indoloro, o bloqueo de uno o más dedos durante la flexión del dedo afectado. Esto a menudo progresa a episodios dolorosos en los que el paciente tiene dificultades para extender de forma espontánea los dedos afectados.
El diagnóstico de dedo en gatillo se basa principalmente en la historia de bloqueo o haciendo clic en el movimiento del dedo, que se puede demostrar en el examen físico cuando se le pide al paciente que abra y cierre completamente la mano. El bloqueo no necesariamente tiene que ocurrir con cada repetición.
El diagnóstico diferencial incluye otras condiciones que pueden conducir a bloqueo, dolor, pérdida de movimiento, e hinchazón de las articulaciones MCP como la contractura de Dupuytren, la quiroartropatía diabética, MCP sobrecarga en articulaciones, infección dentro de la vaina del tendón, peritendinitis calcificación o periartritis, o no tenosinovitis -infecciosa.
Para todos los pacientes con el dedo en gatillo, se sugiere el tratamiento inicial con terapia conservadora que incluye el cambio de actividad o férulas, así como un ensayo simultáneo de antiinflamatorios no esteroideos (AINE) (Grado 2C).
Para los pacientes cuyos síntomas no mejoran después de cuatro a seis semanas de tratamiento conservador, se aconseja un glucocorticoide inyección local en lugar de la terapia quirúrgica (Grado 2B). Utilizamos una inyección de glucocorticoides de acción intermedia tales como metilprednisolona o triamcinolona mezclado con un anestésico local. Una inyección de glucocorticoides puede ser ofrecido antes a los pacientes que se presentan con bloqueo severo y flexión de los dedos incompleta o extensión. La inyección puede repetirse en seis semanas si los síntomas no han mejorado por lo menos el 50 por ciento.
Para los pacientes con dolor persistente y el bloqueo persiste a pesar del tratamiento conservador y al menos una o dos inyecciones de glucocorticoides locales, el tratamiento quirúrgico puede ayudar a aliviar los síntomas. La liberación quirúrgica percutánea y apertura del ligamento de la polea A1 son eficaces.
Fuente: UpToDate.
Dr. Jackson Avellaneda Rodríguez.
Médico:
Guasdalito
Venezuela.
↧
VARÓN DE 9 AÑOS CON NEUROFIBROMATOSIS TIPO 1 DE TIPO PLEXIFORME
Paciente varón de 9 años tiempo de enfermedad 7 años aproximadamente. Inicio insidioso curso progresivo.
Padres refieren que inicia con lesión en brazo izquierdo que se muestra en la foto. Que ha ido aumentando de tamaño. Sin ningún otro síntoma más.
Examen Físico. La lesión que se muestra en el brazo.
También se se palpan lesiones nodulares en toda la cadena ganglionar cervical bilateral
Y también se palpan lesiones nodulares en la espalda.
No hay déficit neurológico ni síntomas neurológicos.
No retraso psicológico ni psicomotor
Ningún antecedentes de padres con lesiones similares.
NEUROFIBROMATOSIS TIPO 1 (NF1)
La neurofibromatosis tipo 1 (NF1) es un trastorno genético con una incidencia de aproximadamente 1 en 2600 a 1 en 3000 individuos. La mitad de los casos son familiares y la otra mitad son el resultado de una mutación esporádica o “de novo”. Los casos de mutación esporádica ocurren en cromosomas derivados del padre y la probabilidad de NF1 tiene relación directa con el aumento de la edad paterna.
NF1 es debido a mutación del gen NF1 localizado en el cromosoma 17q11.2. La neurofibromina, que es la proteína codificada por el gen se expresa en muchos tejidos incluyendo cerebro, riñón, bazo y timo. Pertenece a la familia de las proteínas activadoras de la GTP-asas, que “downregulan” protooncogenes celulares p21-ras codificado por uno de los tres genes RAS, importantes determinantes del crecimiento y la regulación celular. El ras, aciva un número de señales que incluyen el factor de la stem cell (SCF)/c-kit, mTOR y la protein kinasa activada por mitógenos (MAPK). NF1 juega un rol como gen supresor tumoral.
La mutación del gen NF1 produce una pérdida de función de la proteína causando un amplio espectro de hallazgos clínicos entre ellos tumores. El fenotipo de la enfermedad va a estar determinado por la severidad de la mutación, por ejemplo las mutaciones leves (menos de 20 pares de bases), el grado de expresión fenotípica de la enfermedad será leve.
El orden de aparición de las lesiones es: manchas café con leche, efélides o pecas en región axilar y/o inguinal, nódulos de Lisch (hamartomas del iris), y neurofibromas. Las lesiones óseas, si se presentan aparecen durante el primer año después del nacimiento y la hipertensión o la transformación maligna de los tumores puede ocurrir en la adolescencia o en la edad adulta.
Aproximadamente el 25% de los adultos normales tienen manchas café con leche, sin embargo, la presencia de seis o más manchas café con leche son altamente sugestivas de NF1.
Los neurofibromas son los tumores benignos más comunes en NF1 y los gliomas de la vía óptica (GVO) son el tipo de neoplasia intracraneal predominante pero pueden ocurrir otro tipo de neoplasias de SNC o extra SNC.
Los neurofibromas, que son los tumores benignos más frecuentes son tumores de la vaina de los nervios formados por una mezcla de células de Schwan, fibroblastos y células cebadas. Las células de Schwan pueden ser anormales en la NF1 y pueden tener propiedades angiogénicas e invasivas en los neurofibromas plexiformes.
Hay cuatro tipos de neurofibromas:
Cutáneos
Subcutáneos
Plexiformes nodulares
Plexiformes difusos
Los NEUROFIBROMAS CUTÁNEOS son los más comunes y consisten en tumores blandos pedunculados, generalmente sésiles, similares a los acrocordones. Pueden ser unos pocos hasta varios cientos. Son benignos y no se malignizan nunca. Pueden ser pruriginosos.
Los NEUROFIBROMAS SUBCUTÁNEOS comienzan en la adolescencia o comienzos de la edad adulta, son más firmes de consistencia duro elástica a lo largo de los nervios periféricos. La piel se moviliza por encima de esos nódulos. Pueden ser dolorosos a la palpación.
Los NEUROFIBROMAS PLEXIFORMES NODULARES desarrollan debajo de la dermis en los tejidos profundos aparecen como como grupos de neurofibromas a lo largo de las raíces de los nervios, son similares a los neurofibromas subcutáneos pero no se palpan. A diferencia de los plexiformes difusos los nodulares no comprometen ni invaden otros tejidos tales como el músculo, vasos o partes blandas. Pueden comprometer la columna y producir déficits neurológicos.
Los NEUROFIBROMAS PLEXIFORMES DIFUSOS, son considerados como lesiones congénitas, aunque no aparecen en los infantes. Hay hiperpigmentación de la piel en la zona donde más tarde desarrollará la lesión con los años. La mayor diferencia entre este tipo de neurofibromas y otros es que estos invaden los tejidos que lo rodean haciendo más dificultosa la resección completa
Los tumores malignos de las vainas de los nervios antes llamados neurofibrosarcomas usualmente asientan o se originan en neurofibromas plexiformes preexistentes que se someten a transformación maligna.
Todos los neurofibromas plexiformes, tanto los nodulares como los difusos comprometen la mayoría de las veces varios fascículos nerviosos, con un crecimiento serpiginoso y vascularización significativa. Esas lesiones pueden ser un desafío en el tratamiento quirúrgico y el manejo del dolor, especialmente cuando crecen cercanos a la columna resultando en erosión vertebral o compresión de la médula espinal.
Presentó el Dr. Paul Chavarry Torres
Totoras incahuasi. Perú
↧
ATENEO HOSPITAL PINTOS 21/09/2016. VARÓN DE 45 AÑOS CON SIDA Y CRIPTOCOCOSIS MENÍNGEA
 |
| Hospital "Dr. Ángel Pintos" de Azul |
DATOS FILIATORIOS: paciente de sexo masculino de 45 años de edad, oriundo de la cuidad de Azul, separado, 5 hijos.
MOTIVO DE INTERNACIÓN (18/04/2016): convulsión tónico clínico generalizada con relajación de esfínteres. Vómitos.
ANTECEDENTES DE ENFERMEDAD ACTUAL: paciente con diagnostico de HIV en Mayo de 2015, con 3 internaciones previas por criptococosis meníngea. Refiere que hace dos meses no toma medicación antiretroviral, y hace 1 semana no toma fluconazol.
ANTECEDENTES PERSONALES: tabaquista, consumo de alcohol (bebedor social).
EXAMEN FÍSICO
En sala de clínica, lúcido, normotenso, afebril, satura 98% AA.
APARATO RESPIRATORIO: buena mecánica respiratoria sin ruidos agregados.
APARATO CARDIOVASCULAR: R1 R2 positivo en 4 focos normofoneticos.
ABDOMEN : blando indoloro.
SISTEMA NERVIOSO: rigidez de nuca, cefalea holocraneana. Fotofobia
EXÁMENES DIAGNÓSTICOS
LABORATORIO DE INGRESO: glóbulos blancos 5000 mm3 (N39.7%, L 30%, M6%), Hepatograma normal, Na 140, K 3.81, cloro 108, glucemia 103 mg%, creatinina 1.03, urea 36 mg%.
Hemocultivos y urocultivo.
Se realiza Tac de cerebro 19/4: ventrículos laterales de tamaño ligeramente aumentados.
PUNCION LUMBAR 19/4: cristal de roca, aspecto ligeramente turbio, glucosa 23 mg%, proteínas 39 mg %, leucocitos 1500 cel/mm3 con 80 % de linfocitos. Se observan elementos levaduriformes. Se realiza tinta china para criptococo.
Figura 1
Rx de tórax: sin infiltrados patológicos.
SE INTERPRETA COMO MENINGITIS CRIPTOCOCOCICA.
SE INICIA TRATAMIENTO CON ANFOTERICINA B Y FLUCONAZOL. (800 mg/ día vía oral)
EVOLUCIÓN
Intercurre durante la internación con:
Hipopotasemia. Dolor de oído. Flebitis superficial en sitio de infusión. Constipación.
El dia 16 de anfotericina y fluconazol por persistencia de cefalea se realiza nueva PL.
Pl.: aspecto cristal de roca, glucosa 45, proteínas 48, con abundantes levaduras.
Se reciben resultados de cultivos:
LCR: positivo para criptococcus neoformans.
Sensible a clotrimazol, fluconazol, anfotericina, voriconazol.
Baciloscopia directa : negativa.
EVOLUCIÓN
12/5 : no recibe anfotericina B (por falta de medicación en el hospital).
Debido a esto se indico fluconazol 1600 mg/dia vía oral.
Se interconsulta con infectologia y se decide continuar con anfotericina y realizar nueva PL en 10 días.
14/5: presenta fiebre, se manda a cultivar punta de catéter . (con resultado negativo), se pancultiva. Se realiza Rx de tórax.
Hemocultivo: positivo por dos para criptococcus spp.
21/5: presenta episodio de desorientación , por lo cual se solicita RM de cerebro con gadolinio.
Persiste febril, se indica bactrim por flebitis en antebrazos, y PTZ por probable infección IH.
Debido a mala evolución se decide luego de pase de sala su derivación a Hospital Muñiz.
En dicho nosocomio persiste con signos de hipertensión endocraneana, y LCR con levaduras.
Por decisión de la familia el paciente regresa al hospital de Azul donde fallece.
CRIPTOCOCOSIS MENINGEA
INTRODUCCIÓN
La infección diseminada por crytococcus neoformans es una infección oportunista grave que se produce en los pacientes con SIDA no tratados.
La meningoencefalitis es la manifestación mas frecuente.
En el mundo se estiman 957.900 casos de meningitis cada año, lo que resulta en mas de 600.000 muertes.
La mayor parte de los casos en pacientes con SIDA, con CD4 más de 100/ml.
Principal causa de muerte en el mundo en desarrollo, donde el acceso a la terapia antiretroviral es limitado, y la prevalencia del VIH es elevada.
El diagnostico y tratamiento temprano reducen la mortalidad.
Detección del CrAg (Ag criptococcocico) en suero, se detecta 3 semanas antes de los síntomas neurológicos.
CLÍNICA
Inician con indolencia en un periodo de una a dos semanas.
Fiebre, malestar general, dolor de cabeza, rigidez de cuello, fotofobia y vómitos; en un cuarto a un tercio de los pacientes.
Otros: tos, disnea y erupción de la piel, perdida visual y auditiva.
Examen físico: letargo, confusión y fiebre. El 24 % se presenta con alteraciones ,mentales , y el 6% con déficits neurológicos focales. Aumento de la presión diastólica por aumento de la presión intracraneal.
Laboratorio: inespecíficos. Leucopenia, anemia, hipoalbuminemia, y fracción de Ac gammaglobulina aumentados.
Sospecha en infección por VIH avanzada (CD4 < 100 cs/ml), fiebre y cefalea.
Historia clínica cuidadosa, examen neurológico y antígeno criptococo en suero. Punción lumbar y cultivo de LCR.
TAC o RM: si sospecha de aumento de PIC o tumor.
PL: recuento bajo de GB en el LCR (menos de 50 cs/ml), a predominio mononuclear. Proteínas ligeramente elevadas, y glucosa baja. El 25 a 30% tienen LCR normal. Determinar la PIC.
Cultivo: colonias de color crema en placas de agar a los 3 a 7 días.
Tinta china: levaduras encapsuladas en un 60 a 80 % de los pacientes. Da diagnóstico rápido.
CrAg: factor pronostico. Aglutinación de látex o por ELISA.
Fluido espinal: un Ag Criptocócico positivo en los cultivos es suficiente para iniciar tratamiento.
Suero : la sensibilidad de la prueba de antígenos en suero es comparable a un análisis de LCR. En pacientes que no pueden someterse a una PL.
Hemocultivos: son positivos en dos tercios de los pacientes.
La glándula prostática : sitio donde puede residir el hongo, lo que lleva a recaída con la diseminación sistémica después de la interrupción del tratamiento.
Si no se puede hacer la Pl, debe trasladarse al paciente.
OMS recomienda: realizar pruebas en suero o plasma si los resultados están en menos de 24 horas. Prueba positiva para AgCr iniciar tratamiento antifúngico.
Si el AgCr en plasma o suero es negativo el tto empírico no debe administrarse.
DIAGNÓSTICO DIFERENCIAL
SIDA AVANZADO Y CEFALEA: toxoplasmosis, meningitis TBC, linfoma, sífilis, LMP (leucoencefalopatía multifocal progresiva).
Toxoplasmosis: signos focales, como debilidad de la mano.
Meningitis TBC: tos, hemoptisis, y Rx de tórax anormal.
Linfoma del SNC: déficits neurológicos focales con neuroimagenes con tumor intracraneal.
FACTORES PRONÓSTICOS
Los predictores clínicos y de laboratorio significativos de mal pronóstico en las primeras semanas de tratamiento son:
Estado mental alterado.
LCR con titulo de Ag más de 1: 1024.
Glóbulos blancos en CSF menos de 20 /microlitro.
Aumento de la presión intracraneana
TRATAMIENTO
La terapia de combinación con anfotericina B y flucitosina es fungicida, y el fluconazol por si solo es fungistático.
El uso de un fungicida durante la fase inicial de la terapia se asoció con mejores resultados clínicos.
Son 3 fases : inducción (2 semanas), consolidación (8 semanas).
Inducción y consolidación: la esterilización rápida disminuye las recaídas.
El periodo de inducción se extiende más de dos semanas si los cultivos siguen siendo positivos luego de dos semanas de tto o si no tuvo mejoría clínica.
Un ensayo multicentrico doble ciego evaluó la eficacia de 2 semanas de anfotericina B ( dosis mayores de 0.7 mg/kg/dia) con o sin la flucitosina (100 mg/kg/dia) como terapia de inducción en 381 pacientes.
La esterilización del LCR fue mas frecuente en el tto combinado en comparación con solo anfotericina B (60% frente al 51%).
ENFOQUE DEL TRATAMIENTO
El enfoque preferido inicial incluye para la fase de inducción tratamiento combinado seguido de fase de consolidación solo con fluconazol.
Se recomienda anfotericina B liposomal (3 a 4 mg/Kg/dia EV, y flucitosina (100 mg/kg VO en 4 dosis divididas) por un mínimo de 2 semanas , seguido por fluconazol 400 mg/dia vo por 8 semanas.
Sino anfotericina B desoxicolato (0.7 mg/Kg/dia) .
Si flucitosina no esta disponible: anfotericina B liposomal o desoxicolato mas fluconazol 800 mg/dia , por 2 semanas. Luego fluconazol por 800 mg/dia por un mínimo de 8 semanas.
La terapia de inducción se continua sino hay mejoría clínica o si el LCR no esta estéril en dos semanas.
Mantenimiento: fluconazol en dosis bajas (200 mg/dia) mínimamente por un año.
Se puede interrumpir si los CD4 son más de 100 cs/ml con la terapia antiretroviral eficaz. (ART).
EFECTOS ADVERSOS:
Desoxicolato de anfotericina B : trastornos electrolíticos, anemia, insuficiencia renal, reacciones en el sitio de la infusión : fiebre por drogas. Esto se reduce con preparaciones liposomales.
Premedicar con acetaminofeno. y/o difenhidramina.
Disfunción renal se reduce con infusión de solución salina normal antes y durante la terapia.
Flucitosina: intolerancia gastrointestinal. Aumento transaminasas, anemia.
Fluconazol: sarpullido, o aminotransferasas anormales.
“Manejar las reacciones adversas sin un cambio en la terapia. “
Intolerancia a anfotericina B : fluconazol 800 mg/ día mas Flucitosina.
Intolerancia a anfotericina y flucitosina : fluconazol solo (1200 mg/dia ).
Estos regímenes modificados son menos eficaces.
PREVENCIÓN DE ENFERMEDAD SINTOMÁTICA
Iniciación temprana de TAR. Esta reduce la mortalidad, el SIDA y las complicaciones graves no relacionadas con el SIDA, debe iniciarse con independencia del rto de CD4
Se sugiere no usar profilaxis antifungica de rutina para la prevención primaria de infección criptococica.
Detección de CrAg en suero de ptes asintomáticos que no reciben TAR con CD4 más de 100 cs/ml.
Si el resultado es negativo para Ag Cr deben iniciar TAR.
Si es positivo: examen, PL para evaluar la presencia de AgCr en el LCR o cultivos positivos.
Si la PL es negativa el tto con fluconazol se debe continuar (400 mg/dia) y ART se puede iniciar al mismo tiempo.
Si con TAR llegan a CD4 más de 100 cs/ml se interrumpe fluconazol preventivo durante al menos 3 meses.
Afectación del SNC ( cultivo positivo) los ptes se tratan, y la ART debe iniciarse de 2 a 10 semanas después del tto de inducción.
Prersentó
Dra Verónica Covatti
Residente de cuarto año de Clínica Médica
Hospital Municipal Dr “Ángel Pintos” de Azul
↧
↧
QUISTE ARACNOIDEO EN CISURA DE SILVIO
Varón 22 anos, totalmente asintomático, deportista, con hábitos sanos. Hace poco presentó una crisis epiléptica parcial y una leve cefalea.
Se adjuntan imágenes y EEG.
DIAGNÓSTICO: QUISTE ARACNOIDEO.
El paciente se ha derivado a neurocirugía para evaluación quirúrgica.
QUISTES ARACNOIDEOS
Los quistes aracnoideos son colecciones de líquido cefalorraquídeo dentro de las membranas aracnoideas, con el LCR secretado por las células aracnoideas que tapizan el quiste. Si bien el mecanismo de crecimiento del quiste no se entiende bien, las teorías incluyen la difusión pasiva del LCR en el quiste o el atrapamiento progresivo debido a un mecanismo de válvula.
Los quistes aracnoideos representan aproximadamente el 1 por ciento de las masas intracraneales. La incidencia de quistes aracnoideos asintomáticos va en aumento a medida que más pacientes se someten a procedimientos de neuroimágenes por síntomas no relacionados. En una revisión retrospectiva de más de 48.000 imágenes de resonancia magnética del cerebro consecutivas en adultos, la prevalencia de quistes aracnoideos fue de 1,4 por ciento; de éstos, sólo el 5 por ciento eran sintomáticos. De esos quistes aracnoideos que son sintomáticos, el 75 por ciento ocurre en niños.
Los quistes aracnoideos por lo general contienen LCR claro con un recuento normal de células y proteínas. La hemorragia en el quiste puede causar xantocromía. Proteínas o pleocitosis marcadamente elevada sugiere la posibilidad de neoplasia quística en lugar de un quiste aracnoideo.
Aproximadamente la mitad de los quistes aracnoideos se originan en la cisura de Silvio, aunque pueden ocurrir en cualquier parte del sistema nervioso donde haya aracnoides. Otros sitios comunes son la convexidad cerebral, la cisura interhemisférica, la cisterna supraselar, cisterna cuadrigémina, ángulo pontocerebeloso, línea media de la fosa posterior, y la columna vertebral. Los quistes en la cisura de Silvio suelen ser asintomáticos, pero pueden presentarse con dolor de cabeza, convulsiones y menos comúnmente, déficits neurológicos focales. Hematomas subdurales pueden ocurrir después de un traumatismo craneal relativamente menor.
Los quistes aracnoideos de la unión cráneo-espinal son lesiones raras, con menos de diez casos reportados en la literatura. Tales quistes se extienden a través del foramen magnum al nivel de la columna vertebral superior.
Una revisión de los signos y síntomas neurológicos que presentaron en una revisión 45 pacientes de edad pediátrica (2 a 17 años), se encontró que la cefalea fue el síntoma principal en el 61 por ciento, mientras que el 31 por ciento tenían epilepsia. Entre las personas con convulsiones, 91 por ciento tenía quistes localizados en la región temporal izquierda.
Los quistes en otros lugares también tienen presentaciones características. Los quistes supraselares suelen causar hidrocefalia obstructiva; de vez en cuando los quistes en esta zona causar disfunción visual y / o endocrina. Los quistes de la fosa quadrigeminal y de la fosa posterior del tronco cerebral pueden causar síntomas como la hidrocefalia.
La radiografía simple de imágenes puede revelar adelgazamiento del hueso adyacente en las lesiones de larga data. Los hallazgos de la TC son consistentes con una masa de densidad de LCR con efecto de masa leve, sin realce, a menos que haya una hemorragia o infección concomitante. La RMN muestra de manera similar características del LCR (de baja densidad en la densidad potenciadas en TI y alta en las imágenes ponderadas en T2) sin realce.
El diagnóstico diferencial de los quistes aracnoideos incluye higromas crónicos subdurales, infartos, gliomas de bajo grado, glioblastoma, quistes epidermoides y hemangioblastomas del cerebelo. La RMN con difusión no muestra ninguna restricción a la difusión del agua y puede ser útil para distinguir los quistes aracnoideos de los quistes epidermoides. En las imágenes potenciadas en difusión,los quistes epidermoides son hiperintensos, y mapas de ADC son hipointensos debido a su alto contenido de queratina y colesterol y su naturaleza sólida. Por el contrario, los quistes aracnoideos no tienen ninguna restricción a la libre circulación de agua por lo que la señal es similar a LCR y lo contrario de quistes epidermoides.
El tratamiento depende de si los quistes son sintomáticos o asintomáticos. Los exámenes de las imágenes y neurológicas en serie son adecuados en la gran mayoría de las lesiones que son asintomáticos. La cirugía está indicada si hay síntomas de hipertensión intracraneal, convulsiones, déficits neurológicos focales, o deterioro cognitivo. Las opciones quirúrgicas incluyen la craneotomía para cistectomía parcial o completa, la fenestración en el espacio subaracnoideo, o derivación peritoneal del quiste. La aspiración con aguja suele ser de beneficio temporal y no es una buena opción de tratamiento a largo plazo.
Fuente: UpToDate
Gentileza
Dr. Sandro Lorini
↧
ERITEMA AB IGNE ASOCIADO A QUEMADURA DE SEGUNDO GRADO.
 |
| Hospital "Dr.ÁngelPintos" de Azul |
Mujer de 87 años. Único antecedente HTA sin medicación. No es diabética, no refiere antecedentes de trauma local. No hay roces ni apoyo de una pierna sobre la otra por períodos prolongados. No se quemó. No se golpeó. No recuerda haber sido picada por ningún insecto. La lesión apareció hace menos de 24 hora. No tiene otras lesiones. Buen estado general. Los familiares se preocuparon al ver la lesión y la trajeron a la guardia.
En el examen se veía una ampolla sin signos de eritema ni inflamación alrededor con un fondo livedoide compatible con livedo reticularis.
En ese contexto y sospechando eritema ab igne se reinterrogó a los familiares de la pacientre quienes admitieron que “a escondidas” y contra el consejo general de no hacerlo, se aplicaba calor con una estufa eléctrica como medida antálgica por gonalgia.
Se interpretó como eritema ab igne asociado a quemadura de segundo grado, todo en relación a exposición a calor directo sobre la región
ERITEMA AB IGNE
El eritema ab igne es una dermatosis eritematosa reticular pigmentada resultante de exposiciones repetidas a calor moderado o radiación infrarroja. Era en una época muy común entre las personas que se sentaban cerca de los fuegos o estufas abiertas, y en cambio es poco visto después de la introducción de la calefacción central. Sin embargo, todavía se observa en relación con la exposición ocupacional a fuentes de calor (trabajadores de la fundición, panaderos), el uso de botellas de agua caliente, cojines de calentamiento o mantas, asientos de coche con calefacción y entre los usuarios de computadoras portátiles apoyada sobre sus muslos. Puede ocurrir en cualquier sitio, más a menudo en una distribución asimétrica, y suele ser asintomática. Los cambios tempranos en la piel del eritema ab igne suelen desaparecer espontáneamente en varias semanas o meses, después de la eliminación de la fuente de calor de la piel. Sin embargo, las lesiones de larga data pueden estar asociadas con hiperpigmentación permanente.
Presentó
Dra Natalia Euclides
Residente de 2° Año de Clínica Médica
Hospital Municipal “Dr. Ángel Pintos” de Azul
↧
ATENEO HOSPITALPINTOS 17/11/2016. MUJER DE 71 AÑOS CON SÍNDROME ANTIFOSFOLIPÍDICO
MOTIVO DE CONSULTA
Consulta el 25/10/2016 por disnea clase funcional II, que comienza hace 24 hs. por lo que consulta a guardia, solicitando Rx. Tx. En la misma se aprecia infiltrado pulmonar indicándose internación.
ANTECEDENTES PERSONALES
Hipoacusia severa.
Depresión.
Hipotiroidismo.
Dislipemia.
Internación desde el 7/11/15 hasta el 22/12/15,ingresando por Síndrome confusional agudo precedido de lumbalgia, por la cual recibió tratamiento con 1 inyección I.M. de diclofenac, betametasona y vitamina B12.
Realizándose TAC de cerebro con contraste, no comprobándose lesión alguna.
Se constata oliguria y valores de Urea de 196 mg, Creatina 8.45 mg. Hto 36% Hb 12 grs. Leucocitos 12.000 N 77 L 18 M 5. Plaquetas 277.000 Gluc 121 Na 129 K 5,11 Cl 91.
Desarrolla Insuficiencia renal oligoanúrica de 12 días requiriendo hemodiálisis.
Ecg: ritmo normal, T picudas (hiperpotasemia?).
Ecocardiograma: HVIzq. FS: normal.
Ecografía abdominal: Aorta normal, Vena cava normal. Riñones de tamaño normales sin dilatación de vías urinarias. Vejiga normal. Se interpreta como IRA por AINES y/o contraste.
Dia 6º. de internación: leucocitosis de 28.800 elementos con neutrofilia, anemia Hto 16% Hb 6.14 grs. Urea 106, creat 6.14.
Dia 10º. Síndrome coronario agudo con infradesnivel de ST en cara anterior y lateral, CPK 916 LDH 1056. Edema agudo de pulmón. Hematomas generalizados, se suspende heparina. Uro y hemocultivos negativos. Bilirrubina normal, Reticulocitos 7,8%.
Hematología: N 88% L20M10. Sin atipias, con granulaciones tóxicas.
Sedimento urinario por Nefrologia GR 10-15 por campo eumórficos. Leucocitos 50-60 por campo Bacterias y piocitos aislados Cilindros leucocitarios ++. No acantocitos ni cilindros hemáticos ni eritrocitarios , diuresis 570 cc/d.
Nuevo Urocultivo Enterobacter sensible a Piperacilina tazobactam y ciprofloxacina. (con sonda vesical).
20º. dia diuresis 2700 cc/d. Diarreas Melena? hipotensión, descenso de Hto 10%, Clearence de creat 7 ml/m (diuresis 200 ml/d. Urea 204 mg creat 4.13 Toxinas A+B Clostridium Difficcille negativas Antígeno positivo. FAN, Anca C y P, Anti Dna, Complemento (Ch50, C3, C4) AC AMBasal glomerular negativos.
Mejora progresivamente la función renal, con poliuria de hasta 6000 ml/d, nuevos hemo y retrocultivos negativos. Ecocardiograma Acinesia de punta de VI. Fracción de eyección normal(aneurisma). ECG supra ST en cara anterior. Alta a los 44 días.
Posterior estudio cardiológico no demuestra alteraciones de motilidad del VI y el ECG se normaliza.
El 13/1/16 Se reinterna por Trombosis venosa profunda ileofemoral derecha. Clearence de creatinina 30 ml/m. Anticoagulación con Enoxaparina.
Urocultivo Proteus.
A los 7 días se aprecia recanalización dela trombosis venosa.
Alta anticoagulada con acenocumarol.
EXAMEN FÍSICO
Afebril, lúcida, pálida, pulso 90/m. regular, igual, simétricos. TA 120/60. SAT O2 94% AA.
Buena entrada bilateral con escasos ralles crepitantes en ambas bases pulmonares. Sin disnea de reposo.
Dos tonos en cuatro focos sin soplos, ni ruidos agregados. Resto de examen normal.
DIAGNÓSTICO
- T.E.P
- Síndrome coronario agudo
EVOLUCIÓN
26/10
La paciente luego de la TVP, se encontraba anticoagulada, habiendo suspendido acenocumarol durante una semana, 10 días antes de internarse, y reiniciado los 3 días previos.
RIN: 1.2. Frecuencia respiratoria en reposo 20/m, sin disnea.GR: 3.740.000 Hb. Hb. 10,7 Hto. 32.6 VCM 87. L 6700 N 60 L 30 M 9. PLq. 228.00 Gases en sangre: PH: 7.43 PCO2 26. PO2 62. SAT 92%. Gluc 112. Urea 87. Creatinina 1,76. LDH 576. CPK 215 TGO 31 TGP 36.
ECG supradesnivel ST en cara anterior. Rx Tx atelectasia laminar o derrame pleural en base der y/o Izq.
Se indica Enoxaparina 60 mg cada 12 hs.
CARDIOLOGÍA
Diámetros de VI normal, con marcado deterioro de función ventricular. Se observa hipoquinesia septal , medial ,apical y lateral.
Dilatación auricular izq. Insuficiencia mitral severa.
VD. Normal. Aurícula derecha levemente dilatada, P.P. estimada 15 mm Hg,
Dilatación de venas suprahepáticas con colapso inspiratorio.
Se aprecian cambios significativos de motilidad y función ventricular del VI. con respecto a estudio anterior (Isquemia).
HEMATOLOGÍA
Anticuerpos antifosfolípidos IGM positivo 62 MPL ( positivo > 38).
Anticuerpos antifosfolípidos IGG negativo 10 GPL ( positivo >27)
Anticuerpos anticardiolipinas IGG e IGM negativos.
Anticoagulante Lúpico negativo.
Hematología: probable Síndrome antifosfolípido (SAF) a confirmar en tres meses con nuevas determinaciones.
Una hija que sufrió ACV, padece trombofilia con anticoagulante lúpico positivo.
EVOLUCIÓN
Posterior estudio ecocardiográfico revela mejoría de la motilidad, función ventricular y leve insuficiencia mitral.
Alta de internación día 31/10.
CONCLUSIÓN
La paciente presentó Insuficiencia cardíaca por cardiopatía isquémica, coincidente con suspensión de anticoagulación, que llevó a sospechar inicialmente en T.E.P, descartado por la normalidad ecocardiográfica del comportamiento de cavidades derechas y el severo compromiso del ventrículo izquierdo.
La presencia de anticuerpos antifosfolípidos positivo que debe ser confirmado con nueva determinación a los tres meses, lleva al diagnostico presuntivo de Síndrome antifosfolípido responsable del cuadro.
Queda también evaluar la existencia de Coronariopatía obstructiva ateroesclerótica teniendo en cuenta factores de riesgo; hipercolesterolemia, edad, sedentarismo y hereditarios. Con la dificultad de la severa IRA desencadenada probablemente por AINES mas contraste, que torna complejo indicar Cinecoronariografía.
La pregunta subyacente es ¿ puede el S.A.F, explicar todos los eventos relatados en la Historia Clínica? La IRA si bien tuvo un posterior correlato con Infección urinaria , inicialmente no se presentó como habitualmente salvo por el dolor lumbar, pero sin fiebre y con urocultivos negativos inicialmente, pero cabe consignar que desde inicio tuvo leucocitosis con neutrofilia y el examen hematológico reveló leucocitos con granulaciones tóxicas Posterior urocultivo desarrolló Enterobacter y fue tratado con piperacilina tazobactam con buena respuesta. Coincidentemente el sedimento urinario por Nefrología es compatible con infección urinaria.
El infarto agudo de miocardio con marcada disfunción ventricular izquierda, se desarrolla en el contexto de la IRA y anemia severa y fue interpretado como consecutivo a ambas patologías.
La posterior trombosis ileofemoral, cuando ya había dejado de estar en reposo, parece tener relación con la trombofilia.
Por último la Insuficiencia cardiaca por severa disfunción ventricular izquierda reversible, de causa isquémica aparece al suspender la anticoagulación.
La presencia de un territorio venoso con trombosis venosa profunda documentado, un territorio arterial (IAM), y la presencia de Ac. anti fosfolípido IGG en valor significativo y el antecedente de una hija portadora de trombofilia por Anticoagulante lúpico permiten concluir en la posibilidad de Síndrome Antifosfolipido(S.A.F) como causal de la enfermedad de la paciente descripta.
AFECTACIÓN ORGÁNICA EN SAF
Sistema Venoso periférico: TROMBOSIS VENOSA PROFUNDA (TVP)
Sistema Nervioso Central (stroke, trombosis de senos venosos,convulsiones,corea, síndrome de vasoconstricción cerebral reversible).
Sistema Nervioso Periférico (neuropatías periféricas incluyendo Síndrome Guillain–Barré)
Hematológico (trombocitopenia, anemia hemolítica)
Obstétrica (abortos,eclampsia).
Pulmonar ( embolismo pulmonar [TEP], hipertensión pulmonar)
Dermatológico (livedo reticularis, púrpura, infarctos/ulceración)
Cardíaco (valvulopatía de Libman-Sacks,IAM, disfunción diastólica)
Ocular (amaurosis, trombosis retiniana)
Adrenal (infarto/hemorragia)
Musculoesquelético (necrosis ósea avascular)
Renal (microangiopatía trombótica)
El SAF es el responsable del 14% de todos los strokes, 11% IAM, 10% de las TVP, 6% de morbilidad en embarazos y 9% de los abortos. pregnancy morbidity, and 9% of pregnancy losses. [8]
SAF ASOCIACIONES
Enfermedades autoinmunes o reumáticas se asocian a SAF:
LES - 25-50%
Síndrome de Sjögren syndrome - 42%
Artritis Reumatoidea - 33%
Púrpura Trombocitopénica Autoinmune- 30%
Anemia Hemolítica Autoinmune - desconocido
Artritis Psoriatica - 28%
Esclerosis Sistémica - 25%
EMTC - 22%
Polimalgia reumática or arteritis de células gigantes- 20%
Síndrome de Behçet - 20%
INFECCIONES
Sífilis
Hepatitis C
HIV
Malaria
Septicemia bacteriana
DROGAS
Cardiacas - Procainamida, quinidina, propranolol, hidralazina
Neurolepticos or psiquiatrios -Fenytoin, clorpromazinA
OTRAS - Interferon alfa, quinine, amoxicillin
PREDISPOSICIÓN FAMILIAR
Parientes de personas con SAF conocido más probablemente SAF (33%).
HLA asociaciones: HLA genes, incluyendo DRw53, DR7 (mayoría hispanos ) and DR4 (mayoría blancos).
Dr. Rodolfo H Álvarez Prat
Ex Jefe de Departamento Servicio de Clínica Médica
Hospital Municipal “Dr. Ángel Pintos” de Azul
↧